Intensivmedizin
Die Intensivpflege bzw. Intensivmedizin ist ein Fachgebiet innerhalb der Medizin und gehört zum Fachbereich der Anästhesiologie. Die Anästhesiologie umfasst neben der Intensivmedizin auch die
Fachgebiete Schmerztherapie und Notfallmedizin.
Die Intensivmedizin zielt auf die Versorgung von Menschen mit lebensbedrohlichen Verletzungen und sehr schwerwiegenden Erkrankungen ab. Sie findet auf einer eigens dafür eingerichteten Intensivstation in einer Klinik statt, die auch in Deutschland immer öfter mit der englischen Abkürzung ICU (Intensive Care Unit) bezeichnet wird. Während kleinere Krankenhäuser nicht immer über Intensivstationen verfügen, sind eine oder mehrere Intensivstationen in größeren Kliniken Standard. In größeren Kliniken gibt es meist eigene Intensivstationen in den eigenen Fachbereichen, zum Beispiel für die Kardiologie, die Neurologie oder die Unfallchirurgie.
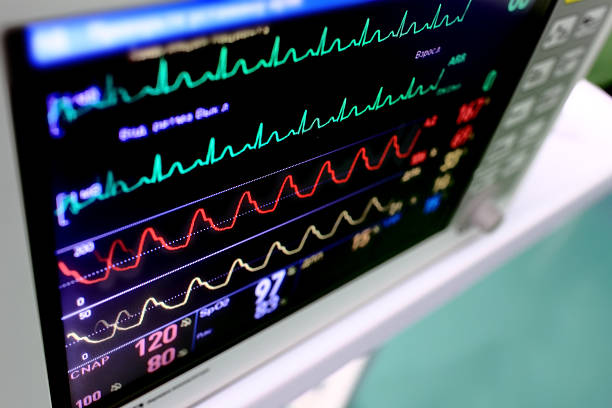
Ein speziell ausgebildetes Team aus Experten, wie Ärzten und Pflegern mit spezieller intensivmedizinischer Ausbildung, überwacht die Patienten auf der Intensivstation rund um die Uhr. Dazu wird eine Vielzahl von Maschinen. Auf einer Intensivstation müssen die Vitalfunktionen der Patienten in ihrem kritischen Zustand fortlaufend überwacht werden. Veränderungen müssen in Echtzeit registriert werden, um äußerst schnell einzugreifen und gegenzusteuern. Denn eine Verschlechterung der Zustände kann für die Patienten schnell lebensbedrohlich werden.